Ultrazvukové vyšetření plodu v I. trimestru, tedy do ukončeného 12.
týdne, umožňuje nejpřesnější stanovení skutečného stáří těhotenství.
Nejspolehlivějším parametrem v tomto období je měření temeno-kostrční
vzdálenosti (CRL – crown-rump length) v sagitálním řezu,
transabdominálně či vaginálně. Přesné určení stáří těhotenství je
důležité ze tří důvodů:
1. je nezbytné k exaktnímu provedení biochemického
screeningu Downova syndromu a rozštěpů neurální trubice (neural tube
defects – NTD) v 16.–20. týdnu těhotenství (normální hodnoty
a-fetoproteinu, lidského choriového gonadotropinu a estriolu se výrazně
mění v závislosti na délce gravidity);
2. znalost skutečného stáří gravidity je důležitá ke
stanovení termínu porodu (“falešná” postmaturita dosahuje až 10 % při
odhadu termínu porodu jen podle data poslední menstruace) – pomocí
ultrazvuku snížíme “falešnou” postmaturitu na méně než 2 %, tím také
snížíme procento nesprávných indukcí porodu prováděných pro zdánlivou
postmaturitu;
3. včas můžeme odhalit hypotrofizaci plodu ve II. trimestru těhotenství.
Sonoembryologie
Od stáří 4 týdny a 3 dny (4 + 3) začíná být patrný gestační váček.
Možnost průkazu jeho intrauterinní lokalizace je součástí diferenciální
diagnostiky extrauterinní gravidity. Od stáří 5 + 4 by měl být patrný
žloutkový váček, koncem tohoto běžícího 6. týdne začíná být patrná
srdeční akce embrya, resp. aktivita septum primum. Tvar embrya se
postupně mění, koncem 9. týdne je možno diferencovat dominující hlavu,
trup a základy končetin. Od 9. týdne je možno měřit temeno-kostrční
vzdálenost (CRL), od 12. týdne je přesnějším ukazatelem délky
těhotenství biparietální průměr plodu (BPD). Při obavě o osud časného
těhotenství umožňuje ultrazvuk kontrolu prosperity gravidity
(morfologie plodového vejce, vitalita plodu, hematom).
Koncem I. trimestru je již možné diagnostikovat některé malformace
plodu (obr. 1), jako je anencefalie (obr. 2), encefalokéla,
Dandyova-Walkerova malformace a další malformace CNS.

Obr. 1: (popsal prof. MUDr. A. Doležal, DrSc.)
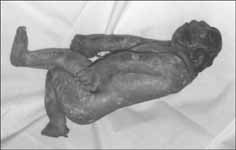
Obr. 2: Anencefalus
Srdeční malformace jsou detekovány ultrazvukovým vyšetřením nejčastěji
ve čtyřdutinové projekci srdeční a v projekci křížení velkých cév,
které jsou s jistotou patrné až začátkem II. trimestru. Defekty přední
stěny břišní – omfalokéla a gastroschiza – jsou diagnostikovatelné již
koncem I. trimestru, ale herniace břišních orgánů do úponu pupečníku je
do gestačního stáří plodu 11 + 5 fyziologická. Vady urogenitálního
traktu v I. trimestru nebývají detekovatelné. Ze skeletálních dysplazií
jsou v I. trimestru diagnostikovatelné jen těžké formy. U lehčích forem
není prenatální diagnostika snadná ani v pokročilejších fázích
těhotenství.
Z dosud známých screeningových markerů chromosomálních aberací a VVV
plodu (hlavně srdce) má nejvyšší senzitivitu šíjové projasnění
(nuchální translucence – NT) v kombinaci s biochemickým screeningem
v I. trimestru.
Vícečetná těhotenství a redukce počtu plodů
Spolehlivě stanovit morfologii amnia a choria u vícečetného
těhotenství, resp. zda se jedná o dvojčata jednovaječná či dvouvaječná,
lze pouze na začátku I. trimestru. Ale i určení prostého počtu plodů
u vícečetného těhotenství je nejsnazší na konci I. trimestru.
V pozdějších stadiích těhotenství je určení počtu plodů mnohem
obtížnější. U těhotenství, které vzniklo pomocí některé z metod
asistované reprodukce, kdy je vždy zvýšené riziko vícečetné gravidity,
je ultrazvukové vyšetření v I. trimestru nepostradatelné. Při včas
zjištěném vícečetném těhotenství lze ženě do ukončeného 12. týdne
vyhovět, pokud požádá o redukci počtu plodů. Vycházíme ze skutečnosti,
že vícečetná těhotenství jsou provázena signifikantně vyšším procentem
komplikací než těhotenství jednočetná. Jsou také situace, kdy by žena
využila zákonné možnosti požádat o ukončení celého těhotenství do 12.
týdne těhotenství bez udání důvodu – pokud je pro ni redukce počtu
plodů řešením, podaří se tak zachránit těhotenství. Redukce se provádí
mezi 11. a 12. týdnem těhotenství a riziko potratu je udáváno do 5 %.
II. trimestr těhotenství
V 18.–20. týdnu těhotenství se provádí ultrazvukové vyšetření, jehož
cílem je stanovení biometrie plodu, vyhledání vrozených vad plodu
a markerů chromosomálních aberací, lokalizace placenty, určení množství
plodové vody a posouzení délky hrdla a tvaru vnitřní branky
(cervikometrie; obr. 3). Na některých pracovištích se provádí
dopplerovské měření uterinní arterie: nález zářezu (notch) signalizuje
možný rozvoj preeklampsie ve III. trimestru.
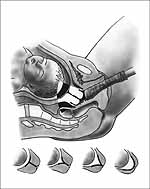
Obr. 3: cervikometrie vaginální ultrazvukovou sondou
Biometrie plodu
Naměřené bioparametry (BPD, HC, AC, FL) jsou porovnávány
s očekávanými (dle poslední menstruace) v daném těhotenském týdnu a tak
je možné vyloučit hypotrofizaci (při placentární insuficienci) či
hypertrofizaci (např. při diabetes mellitus matky) plodu.
| BPD | biparietal parameter | biparietální průměr |
| HC | head circumference | obvod hlavy |
| AC | abdominal circumference | obvod trupu |
| FL | femur length | délka femuru |
Sonomorfologie plodu
Ultrazvuková morfologie představuje systematickou kontrolu celého plodu.
Nezbytnou součástí je kontrola tvaru hlavičky v sagitálním řezu
(anencefalie, porušená konfigurace profilu u rozštěpů rtu a patra)
a transverzálním řezu (“lemon sign” – marker rozštěpu neurální trubice,
velikost bulbů a interbulbární vzdálenost). Hodnotí se morfologie mozku
(dilatace komor, cysty choroideálního plexu, “banana sign” mozečku při
rozštěpu páteřního kanálu). Důležitá je kontrola kontinuity horního
rtu. Nezbytnou součástí je i kontrola základní srdeční anatomie
(čtyřkomorová srdeční projekce a křížení velkých cév). Při pochybnosti
o správné srdeční anatomii má být těhotná odeslána na speciální
ultrazvukové vyšetření srdce plodu. Podstatná je i kontrola integrity
a tvaru končetin, velkých kostí a prstů. Je třeba zobrazit “žaludeční
bublinu” – tekutý obsah žaludku (atrézie jícnu, “dvojitá bublina”
u atrézie pyloru) a zhodnotit její polohu vůči srdci (brániční hernie).
Patrný by měl být i
močový měchýř. Nemožnost jeho zobrazení může být způsobena jeho pouhým
vyprázdněním, ale i anomálií močových cest (extrofie měchýře, ageneze
ledvin). Podstatná je kontrola kontinuity přední stěny břišní
(omfalokéla, gastroschiza), dále echogenita střeva a plic, kontinuita
bránice.
III. trimestr těhotenství
Ve 30.–32. týdnu těhotenství se ultrazvukové vyšetření zaměřuje na dvě oblasti:
1. kontrola funkce fetoplacentární jednotky,
2. dohledání vad plodu, které se dostatečně nemanifestovaly kolem 20. týdne těhotenství.
Poruchy fetoplacentární jednotky
Při normální funkci fetoplacentární jednotky je růst plodu
proporcionální, symetrický, je dostatek plodové vody a plod vykazuje
čilou pohybovou aktivitu. Za patologických stavů stoupá placentární
cévní rezistence, klesají energetické rezervy plodu a plod asymetricky
hypotrofizuje (trup je menší než hlava). Dopplerovským měřením toku
v pupečníkové arterii se zjišťuje zvýšený placentární odpor a hodnoty
pulsatilního indexu PI se zvyšují. Enddiastolický tok klesá na nulu a v
konečných stadiích registrujeme dokonce zpětný tok v pupečníkové
arterii. Při fetální hypoxii dochází u plodu k centralizaci oběhu,
klesá perfúze ledvin plodu a tím také tvorba moči, což se projeví
poklesem objemu plodové vody, oligohydramniem. Pohybová aktivita plodu
klesá, nejsou registrovány dechové pohyby, pohyby končetin a valivé
pohyby trupu. Symetrická hypotrofizace plodu bývá důsledkem
chromosomální aberace plodu, placentární rezistence se nezvyšuje,
plodové vody bývá dostatek.
Sonomorfologie plodu
K vadám, které se někdy manifestují až ve III. trimestru, patří
hydrocefalus, dilatace kalicho-pánvičkového systému ledvin plodu při
obstrukci močových cest, některé typy osteochondrodysplazií aj.
Observace dynamiky je důležitá pro plánování případného ukončení
těhotenství před termínem porodu. Pozornost by měla být věnována plodu
jako celku. Zjištění srdeční vady, brániční hernie či atrézie ezofagu
v této fázi těhotenství již sice nedává možnost ukončení těhotenství,
ale je důležité pro peripartální management. Včasná diagnostika
korigovatelné vady (GIT, srdeční vady) umožňuje plánovat porod
v zařízení, kde je možnost poporodní chirurgické korekce vady
u novorozence.
Peripartální ultrazvukové vyšetření
V období termínu porodu je důležité určení polohy plodu, uložení placenty a množství plodové vody:
- při poloze plodu koncem pánevním umožňuje hmotnostní odhad
rozhodnout o způsobu vedení porodu. Při větším hmotnostním odhadu (nad
3500 g) se obvykle dává přednost císařskému řezu, stejně jako u polohy
příčné; - pokud placenta dosahuje do dolního děložního segmentu, ale
nepřekrývá vnitřní branku a je klinicky němá (nejsou známky krvácení),
lze uvažovat o
spontánním vedení porodu; pokud placenta překrývá vnitřní branku, pak
tento stav představuje indikaci k ukončení těhotenství císařským řezem; - množství plodové vody je ukazatelem perfúze ledvin plodu, resp. při
normálním množství plodové vody lze usuzovat, že nedochází
k centralizaci oběhu v
důsledku chronické hypoxie plodu.
Screening Downova syndromu a defektů neurální trubice v těhotenství
Metodika screeningu se stále rozvíjí. V současnosti je všeobecně
uznávaný biochemický a ultrazvukový screening ve II. trimestru, ale je
snaha o zavedení screeningu již v I. trimestru.
Screening v I. a II. trimestru
Ve II. trimestru, mezi 16. a 20. týdnem těhotenství je stanovena
hladina a-fetoproteinu (AFP), lidského choriového gonadotropinu (hCG)
a nekonjugovaného estriolu (uE3) v mateřském séru a je stanoveno riziko
Downova syndromu nebo rozštěpu neurální trubice u plodu. Zvýšené riziko
Downova syndromu je při nižší hladině AFP a uE3 a vyšší hladině hCG.
Screening je pozitivní u 5 % těhotných (falešná pozitivita). Pomocí
tohoto testu je dosahováno 60% záchytu Downova syndromu ve všech
věkových kategoriích. Zvýšené riziko rozštěpů neurální trubice (NTD)
a přední stěny břišní (anterior wall defects – AWD) je při zvýšené
hladině AFP. Na zvýšené riziko trisomie 18 poukazuje stejně jako
u trisomie 21 nízké AFP a uE3, ale také velmi nízké hCG.
Při pozitivitě biochemického screeningu je indikována genetická
konzultace. Invazivní vyšetření (nejčastěji amniocentéza) by mělo být
indikováno jen tehdy, když vypočtené riziko vrozené vady plodu je vyšší
než riziko potratu následkem invazivního výkonu (0,5–1 %). U zvýšeného
rizika NTD může vadu vyloučit podrobné ultrazvukové vyšetření. Je-li
hladina AFP v krvi matky zvýšená, ale v plodové vodě normální, je NTD
považován za vyloučený. Zvýšené hladiny AFP signalizují zvýšené riziko
spontánního abortu, intrauterinní smrti plodu, předčasného porodu,
růstové retardace plodu a preeklampsie v pozdějších stadiích
těhotenství. Nejčastější příčinou nevyjasněné elevace AFP v krvi matky
je pravděpodobně intrauterinní krvácení.
Vzhledem k tomu, že jsme schopni popsanou metodou detekovat
maximálně 60 % těhotenství s chromosomální aberací, hledají se nové
screeningové postupy. Jedním z nich je screening v I. trimestru
těhotenství, jehož podstatou je ultrazvukové měření šíjového projasnění
mezi 11. a 14. týdnem těhotenství a hladiny “pregnancy-associated
plasma” proteinu A (PAPP-A) a volného b-hCG (free b-human chorionic
gonadotropin). Tato koncepce screeningu umožňuje, podle dosavadních
multicentrických studií, detekci plodů s Downovým syndromem se
senzitivitou okolo 90 %. Otázka, zda provádět screening v I. nebo II.
trimestru, nebo zda jej kombinovat, není dosud vyřešena.
Literatura
1. Calda, P., a kol. Prenatální diagnostika a léčba plodu. Rubeškova nadace, 1998, 129 s.
2. NICOLAIDES, KH., PILU, G. Diagnosis of fetal abnormalities. The 18-23-week scan. London : Parthenon Publishing, 1999.
3. NICOLAIDES, KH., SEBIRE, NJ., SNIJDERS, RJM. The
11-14-week scan. The diagnosis of fetal abnormalities. London :
Parthenon Publishing, 1999.
4. TABOR, A. Amniocentesis. In KURJAK, A. (Ed.) Textbook of Perinatal Medicine. London : Parthenon Publishing, 1998, s. 1047.
