
"Velice rozmnožím tvé trápení i bolesti těhotenství, syny budeš rodit v utrpení, budeš dychtit po svém muži, ale on nad tebou bude vládnout"
1. Porodnická analgezie před J. Y. Simpsonem
Odhánění zlých démonů, kdysi prováděné šamanem tancujícím kolem ohně, nanášením roští kolem domu, kde měla žena rodit, sypáním soli kolem lůžka rodičky, měla v křesťanském středověku nahradit modlitba k patronkám porodu. Antické bohyně postupně nahradily svaté, jako např. sv. Margareta ve Francii, sv. Kunhuta v Tyrolech, sv. Alžběta v Sasku ap. Často se ženám při porodu doporučovalo nošení zvláštních kultovních pásů, amuletů a ostatků, dotýkání se medailonů ap.
Přelom nastal v zemích, ve kterých se s rozvojem poznání začíná oddělovat racionální medicína, resp. povolání lékaře, od magického světa. Za starých Egypťanů, téměř 25 století před Hippokratem, získalo lékařství empirický charakter. Egypťané shromáždili četné poznatky a zkušenosti, avšak nedospěli k pojetí medicíny jakožto jednotné soustavy vědění. Řekové, kteří se od Egypťanů v 7.–6. století př. n. l. učili, nakonec své učitele překonali.
Lidé v různých obdobích užívali během porodu až brutální fyzické násilí (obr. 1). V některých komunitách se běžně praktikovalo “skákání” na břiše rodící ženy.

Obr. 1: Pomoc při porodu placenty v oblasti Indočíny
Apačské ženy byly spouštěny ze stromu na liánách uvázaných v podpaží. Muži pak ženu uchopili nad děložním fundem a takto zavěšeni na ženě se “houpali”, čímž napomáhali porodnímu mechanismu. Ženy z ostrovů Serang rodily vstoje přivázané ke stromu s rukama nad hlavou (obr. 2).

Obr. 2: Porod na ostrově Serang
Méně barbarské a více fyziologické byly metody užívané na ostrovech Pago Pago v souostroví Samoa. Žena klečela, zatímco muž, který seděl za ní, ji tlačil svými patami do žeber při každé bolestivé kontrakci. Touto cestou bylo napomáháno porodnímu mechanismu a současně byla vlastně aplikována “tlaková analgezie” na dermatomy, kam se přenášejí porodní bolesti.
V perské literatuře se popisuje, že podávání vína ženě během porodu mělo usnadnit zvládnout porodní bolesti a porodit mýtického hrdinu. Alkohol bylo zvykem podávat během porodu i v jiných lidských komunitách (11).
Z dochované čínské literatury se dozvídáme o aplikaci opia během porodu. Analgezie navozená opiem byla popsána i Hippokratem 500 let před naším letopočtem. Extrakty z konopí a mandragory, jak o 400 let později popisuje Dioscorides, které se buď polykaly, přikládaly, nebo inhalovaly z houby, se s jistým úspěchem používaly během porodu v mnoha lidských společenstvích.
Opět v Číně, ale i v dalších zemích jihovýchodní Asie, nacházíme informace o akupunktuře, přestože u porodu nebyla častěji používána.
Křesťanství spatřovalo v bolesti u porodu boží trest, a proto byla analgezie ženám při porodních bolestech odpírána. Ženy pak hledaly úlevu ve zdrojích pro ně dostupných. Až do 18. století praktikovali lékaři funkci porodních asistentek zřídka a pomoc si poskytovala žena sama nebo nevzdělaní účastníci jejího porodu.
V 18. století začíná pronikat do vědomí lidí torricelliovská, galileiovská a newtonovská fyzika. V době exaktního myšlení encyklopedistů začínají vznikat i vědecké základy porodnictví. Fyzika navádí k mechanistickému vysvětlování světa. Mechanika sloužila jako věda vysvětlující chod nástrojů a přístrojů. Newtonovské pojetí posunulo tuto vědu do roviny zobecnění, které mělo nejrůznější aplikace. Porodní proces byl v medicíně jako jeden z prvních biologických dějů vědecky popsán a vysvětlen zejména v učení o porodním mechanismu. Termín mechanismus se užíval i pro pochody chemické – např. mechanismus působení estrogenů. Mechanismus porodu v tomto širším pojetí vysvětluje působení všech parametrů účastných na porodu – od makrosystémů až po úroveň molekulární. Byl podrobně popsán porodní mechanismus, jenž vysvětluje vynucené pohyby, které prodělává plod v průběhu celého porodu.
Na konci 17. a v první polovině 18. století byly různými autory nezávisle na sobě popsány flexe hlavičky plodu a vyšetřování šípového švu. Právě registrace šípového švu umožnila objev vnitřní rotace hlavičky. Je obtížné stanovovat priority v těchto porodnických objevech, ale z prací autorů “zlatého věku porodnictví”, jako byli např. Levret, Smellie, Baudelocque a Stein, v l9. století Michaelis, Naegele a Lahs, vzniká postupem doby ucelený pohled na problematiku porodu, který je platný dodnes. Fyzika a matematika dále vstupovaly do vysvětlování biologických procesů. Sellheim, Warnekros a z našich autorů Saidl rozšířili teoretické poznatky s nástupem radiodiagnostického vyšetřování. Ve 20. století završila klasické porodnictví “Montevidejská škola”. Určení polohy, postavení a pohybů plodu rozšířila ultrazvuková diagnostika, ale ta již neznamenala teoretická obohacení vlastního mechanismu v průběhu porodu. Teorie mechaniky porodu se stala základem pro lékařské vedení porodu, pro pochopení dystokií, hemodynamických změn, vzniku porodní bolesti a explicitně pro vznik porodnické, operační techniky. Prof. Doležal dnes uvádí: “Kdyby měl někdo v úmyslu ve věci porodního mechanismu přičlenit nové poznatky, má asi tolik naděje jako fyzik, který by chtěl zdokonalit Newtonovy zákony.”
Bolest při porodu byla dlouho považována za neoddělitelnou součást porodu, což ostatně dosvědčuje i skutečnost, že ve většině evropských jazyků se pro děložní stahy používá termín “bolest”. Bolesti byl dokonce přisuzován i biologický účinek. Naopak, porod, který nebyl provázen bolestivými pocity, byl označován jako “partus insensibilis”. Přesto jsou již v druhé polovině 18. století známé pokusy o nefarmakologickou analgezii. Okolo roku 1777 Anton Mesmer (1734–1815) popisuje ve své práci “živočišný magnetismus” a relaxaci u porodu. V téže době přežívá v Anglii první žena císařský řez: stalo se tak v Lancashire a operaci provedl v roce 1793 chirurg James Barlow.
Farmakoanalgezie/anestezie zaznamenala pozvolný vývoj, který byl dán postupným objevováním účinných farmak. Dietyléter byl připraven Valeriem Cordusem (1515–1544) v roce 1540, ale jako potentní anestetikum je poprvé podáván Williamem E. Clarkem (1819–1898) a zejména Crawfordem W. Longem (1815–1878) až v roce 1842. Výsledky nebyly ovšem publikovány. Proto je až William Thomas Green Morton (1819–1868) v literatuře uváděn jako první lékař, který éter aplikoval, neboť podání éterové anestezie řádně dokumentoval (obr. 3).

Obr. 3: William Thomas Green Morton (1819 - 1868)
Morton byl partnerem Horace Wellse, který po určitou dobu úspěšně podával N2O, ale Wellsova veřejná demonstrace podání a anestetického působení N2O skončila v Massachusetts General Hospital velkým neúspěchem. Když později Wells dokonce jednoho pacienta při svých pokusech s N2O udusil, zanevřel na svět, vzdal se své zubařské praxe a nakonec spáchal sebevraždu. W. T. G. Morton podal svoji éterovou narkózu velmi brzy po této události, 16. října 1846. Místem byl opět General Hospital v Bostonu. Morton byl zubní lékař a jeho prvním pacientem, na kterém účinky éteru veřejně demonstroval, byl Gilbert Abbott (1825–1855), robustní tiskař, jemuž operaci pro vrozenou cévní malformaci patra a jazyka v dutině ústní provedl J. C. Warren (obr. 4.). Od tohoto data nacházela v lékařství éterová anestezie rychle širokého uplatnění. Slovo “anaesthesia” navrhl Oliver Wendell-Holmes (1809–1894) z Bostonu.

Obr. 4: Mortonův inhalační přístroj pro podání éteru
V roce 1846 získal Morton na éterovou narkózu patent, o kterém se domníval, že mu přinese bohatství (obr. 5). Toto přání se mu však nevyplnilo a on zbytek života strávil bojem za uznání svých práv. V roce 1868, ve 49 letech, W. T. G. Morton tragicky zemřel.
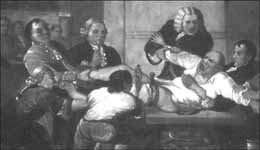
Obr. 5: Operační výkon (amputace dolní končetiny) před zavedením anestezie (St. Thomas Hospital, London, 1775)
2. Sir James Young Simpson
První porodnická analgezie byla provedena 19. ledna 1847 doktorem (později sirem) Jamesem Youngem Simpsonem z Edinburghu (obr. 6). J. Y. Simpson byl syn pekaře z Bathgate, z městečka poblíž hlavního města Skotska. Lékařskou kvalifikaci získal v roce 1830 a několik let se věnoval práci na univerzitě v Edinburghu. Přes ne zcela přátelské vztahy s kolegy přitahoval svými poutavými přednáškami velké množství studentů. Simpson byl lékařem mnohostranných zájmů. Studoval lepru, puerperální sepsi, hemostázu a hojivost ran, zároveň byl autorem mnoha literárních sdělení o archeologii, nejvíce ovšem proslul svými pokusy s porodnickou analgezií. Pouhé tři měsíce po Mortonově demonstraci v Bostonu použil éter i u porodu. V USA se směl éter v rámci porodnické analgezie podávat až od 7. dubna 1847, kdy jeho aplikaci povolila americká porodnická organizace Keep of Boston.

Obr. 6: James Young Simpson (1811 - 1870)
Doktor Simpson si byl vědom, že éter není pro porod ideální anestetikum. Po dobu několika měsíců hledal vhodnější látku pro porodnickou analgezii. V hledání a výzkumu byli J. Y. Simpsonovi nápomocni jeho asistenti Matthews Duncan a George Keith (obr. 7). Výsledky společné práce na sebe nedaly dlouho čekat. Dne 8. listopadu 1847 byl těhotné při porodu podán chloroform.

Obr. 7: Queen Street 52, Edinburgh, 1847 - J. Y. Simpson se spolupracovníky a svojí rodinou podniká první pokusy s chloroformem
Analgezie v porodnictví nacházela jen velmi obtížně a pomalu své pevné místo. Mnoho duchovních a někteří soudobí lékaři byli toho názoru, že bolest při porodu je vůle Boží. Vycházeli při tom z biblického textu, kde Bůh řekl ženě (Genesis, 3:16): “Velice rozmnožím tvé trápení i bolesti těhotenství, syny budeš rodit v utrpení, budeš dychtit po svém muži, ale on nad tebou bude vládnout.” Soudilo se, že porodní bolest je dokonce v určitém směru pro trpící rodičku výhodná. J. Y. Simpson tvrdil, že hebrejské slovo v Bibli, které bylo překládáno jako žal či smutek z ženina prokletí, by mělo ve skutečnosti znamenat spíše snahu než bolest a utrpení. Tento Simpsonův názor ostatně potvrdili pozdější překladatelé Bible do angličtiny (11).
Spory samotného J. Y. Simpsona s jeho okolím trvaly šest let a skončily v okamžiku, kdy James Clark, královský porodník, doporučil Simpsonův objev královně Viktorii (1819–1901). Analgezii u porodu královny Viktorie provedl John Snow (1813–1858), první anesteziolog–specialista ve Velké Británii (obr. 8). J. Snow se narodil v Yorku jako nejstarší z devíti dětí farmáře. Vystudoval v Newcastle a v roce 1836 se přestěhoval do Londýna. Zde pracoval v nemocnici ve Westminsteru, často navštěvoval přednášky v Hunterově anatomickém ústavu a v roce 1838 se stal členem Královské společnosti chirurgů. Při své práci upřednostňoval právě chloroform, s nímž provedl více než 4000 anestezií.

Obr. 8: John Snow (1813 - 1858)
J. Snow podal chloroformovou analgezii královně Viktorii 7. dubna 1853, během jejího sedmého porodu, kdy porodila prince Leopolda (1853–1881). Použil analgetickou koncentraci chloroformu nakapaného na kapesník, z něhož královna dýchala výpary v souladu s děložními kontrakcemi. Tato metoda vešla později ve známost pod názvem “narkose à la reine”. Královna byla analgezií u svého porodu nadšena a dne 14. dubna 1857 použila opět této analgezie při porodu princezny Beatrice (1857–1944). J. Y. Simpsona odměnila královna titulem “Sir” před jménem a “baronet” za jménem. Na svůj erbovní znak si Simpson vybral Aesculapovu hůl a motto “Vítězství nad bolestí” (11).
Informace o Simpsonových pokusech s éterem a později s chloroformem se stávají inspirací pro další lékaře a Simpson má brzy řadu následovníků. Mezi nejznámější patří Dubois v Paříži a Channing, profesor porodnictví na Harvardské univerzitě. Právě Walter Channing publikuje podání éteru u 581 porodu během jednoho roku ve své knize, která nesla název “Etherisation”. V rámci porodnické analgezie se začíná ve Francii v roce 1847 s rektální aplikací éterového oleje (obr. 9). Pro podání éteru a chloroformu se vynalézají nejrůznější formy pomůcek a přístrojů. Později se objevují nové způsoby pro podávání inhalačních anestetik (obr. 10).
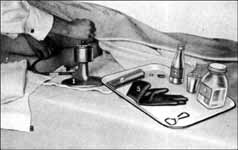
Obr. 9: Rektální podání éterového oleje pro porodnickou analgezii

Obr. 10: Schimmelbuschopva maska a její další modifikace
Později byly v porodnictví po určitou dobu velmi populární cyklopropan, trichloretylén a metoxyfluran. Dnes se tyto látky pro své vedlejší účinky na matku a plod nepoužívají. Jediné dodnes používané a povolené inhalační anestetikum je oxid dusný, který poprvé podal u porodu S. Klikowich (1853–1910) v roce 1880 v Petrohradu. Větší popularity dosahuje podání N2O až po roce 1915. Podání N2O u porodu popsal v roce 1911 i průkopník anestezie Guedel (1883–1956) z USA. R. J. Minnitt (1890–1974) z Liverpoolu vyrábí dávkovač na podání směsi N2O a vzduchu. Podání této směsi bylo pro možnost navození hypoxie plodu v roce 1949 ve Velké Británii zakázáno. Až v roce 1961 Michael Tunstall ve skotském Aberdeenu konstruuje systém, který umožňuje podání přesných objemů N2O a O2, jediné plynné směsi, která je dnes povolena v rámci inhalační porodnické analgezie – Entonox (15).
V druhé polovině 19. století se začíná u porodu s intramuskulárním a intravenózním podáváním sedativ a analgetik. V roce 1869 navrhuje Liebrich podání chloralhydrátu. Jsou známé pokusy s aplikací opia a sloučenin bromidů. Emil Fischer a von Mering v roce 1903 začínají podávat k navození spánku barbituráty. Morfin, který byl separován z opia F. W. A. Sertürnerem (1783–1841) v roce 1806, se také často s úspěchem používal, a to i přes znalost jeho vedlejších účinků na matku a plod. V roce 1910 navrhuje Jaeger podávat u porodu papaverin. V téže době von Steinbuchel v Grazu a C. J. Gauss ve Freiburgu podávají směs morfinu se skopolaminem, čímž navozovali během porodu tzv. šerospánek (Dämmerschlaf, twilight sleep). Pokusy s podáváním vysokých dávek hyoscinu koncem dvacátých let 20. století vyvolávaly u porodu neklid rodiček. V letech 1939–1940 popisuje Benthin v Německu novou látku s analgetickými účinky – pethidin. Pethidin se brzy na to začíná podávat u porodu, časem se začíná kombinovat s fenothiaziny a benzodiazepiny (neuroplegická analgezie). Tato farmaka se podávají dodnes, a to i přes známé negativní účinky na plod a novorozence. Jinak tomu bylo v případě ketaminu. Podání ketaminu u porodu popisuje v roce 1974 Akamatsu, avšak v rámci systémové porodnické analgezie bylo od jeho aplikace záhy upuštěno.
Více než jedno století poté, co byl J. Y. Simpson napadán klerikály za svoji údajnou bezbožnost, pokládal papež římsko-katolické církve Pius XII. za nezbytné prohlásit, že katolická církev není proti prevenci bolesti v průběhu porodu. Stalo se tak v roce 1956 (12).
3. Vývoj metod regionální/neuroaxiální analgezie a anestezie v porodnictví
James Young Simpson se nezabýval pouze hledáním inhalačních anestetik. V roce 1848 poprvé zveřejnil své myšlenky, v nichž nadšeně vyjadřoval hypotézy o možných výhodách lokální anestezie, a to desítky let před tím, než se regionální metody anestezie začaly aplikovat. Simpson současně popisoval vlastní neúspěšné experimenty s topickou aplikací nejrůznějších tekutin. Ve své publikaci zřejmě poprvé používá název “lokální anestezie”. Lokálně anestetické účinky některých látek byly v té době již známy. V předmedicínských dobách v oblasti dnešního Peru a Bolívie žvýkali indiánští léčitelé listy keře Erythroxylon coca, který obsahuje alkaloid kokain, a současně plivali sliny do ran svých pacientů. Udává se, že z jedné drogy měli pozitivní účinek oba, “chirurg” pro stimulující účinek kokainu a pacient pro jeho účinek lokálně anestetický. Simpson si byl vědom, že je poměrně vzdálen úspěchu ve svých prvních pokusech vytvořit lokální znecitlivění, a vracel se k některým velmi starým metodám, které považoval za nesporně účinné. Odvolával se na Moorovu metodu nervové komprese (obr. 11), neboť s ní se dosahovalo určitého úspěchu již na konci 18. století, i když některé zprávy o jejím používání se datují z ještě dávnější doby.
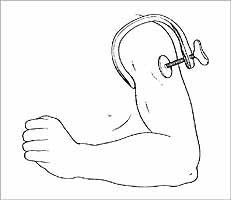
Obr. 11: Moorova metoda nervové komprese
Jiný výjimečný viktoriánský Angličan, který se začal zajímat o možnost zavedení lokální anestezie, když předvídal její potenciální výhody oproti anestezii celkové, byl Benjamin Wart Richardson (obr. 12).

Obr. 12: Benjamin Wart Richardson (1828 - 1896)
Experimentoval s elektrickým proudem a později obrátil svoji pozornost na použití chladu. Záznamy o znecitlivujícím účinku chladu se datují již z antiky. Nejznámější a nejcitovanější zpráva o použití zmrazování pochází od Napoleonova chirurga Larreye. Richardsonův zájem o tuto metodu vyvrcholil v roce 1858 zavedením éterového spreje (obr. 13), který byl prakticky jedinou metodou lokální anestezie až do doby, kdy byla plně přiznána anestetická účinnost kokainu. Etylchlorid vystřídal éter jako zmrazovací agens po roce 1880 (16).
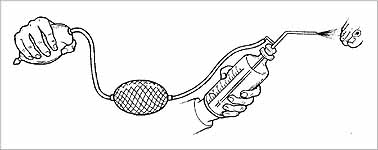
Obr. 13: Richardsonův "éterový sprej" na "zmrazení" kůže
Vývoj injekční stříkačky a podkožní jehly byl důležitým předpokladem k použití farmak pro výlučně topickou aplikaci. Obě tyto technické pomůcky byly vyvíjeny mnoho let a jejich autorství patří Alexandru Woodovi (obr. 14), současníkovi J. Y. Simpsona, který v roce 1853 jako první spojil tyto technické pomůcky a vytvořil možnost podkožní aplikace léku. Wood byl lékař, který se zabýval léčením neuralgií. Zcela logicky usoudil, že efekt léku by mohl být účinnější, kdyby byla látka podána do blízkosti nervu, který iner vuje postiženou oblast.

Obr. 14: Alexander Wood (1817 - 1864)
V polovině 19. století byl považován za univerzální lék kokain, který byl izolován v roce 1860 Albertem Niemannem. Brzy se zcela protichůdně a iracionálně začal používat i v léčbě závislosti na morfinu. Zpráva o tomto jeho “účinku” zaujala pozornost Sigmunda Freuda (1865–1939), který revidoval příslušnou literaturu a započal výzkumný program, do něhož zapojil svého asistenta a přítele Kollera. Karl Koller (1858–1944) byl podobně jako Freud absolventem vídeňské lékařské fakulty. Stal se oftalmologem a na podkladě informací od svého učitele Ferdinanda Arlta o nevýhodách celkové anestezie pro oční operace se pokoušel najít médium vhodné pro topickou anestezii v oftalmologii. Nejrůznější roztoky aplikoval do spojivkového vaku bez jakéhokoli efektu. Koller si byl vědom možností kokainu způsobit lokální znecitlivění, ale tuto informaci zprvu nedocenil. Bylo pouze šťastnou souhrou náhod, že vyslechl poznámku S. Freuda, aby zjistil, že kokain je to médium, které tak pracně hledal. Experimenty, které prováděl zpočátku na zvířatech, na sobě samém a na svých kolezích, vedly až ke klinickým zkouškám v létě roku 1884. První práce byla přednesena 15. září 1884 Kollerovým spolupracovníkem Josephem Brettauerem na setkání německé oftalmologické společnosti v Heidelbergu (Koller si cestu do Německa z finančních důvodů nemohl dovolit). Po tomto setkání oftalmologů se zpráva o účincích kokainu rozšířila s neuvěřitelnou rychlostí. Vlastní práci publikoval Koller krátce nato, ještě před koncem roku 1884.
Přestože existují informace, že absolutní primát v aplikaci periferní nervové blokády by měl mít William Burke z USA, který ji popsal na konci listopadu 1884, je prvenství v literatuře většinou přisuzováno jiným dvěma lékařům – Williamu Halstedovi, chirurgovi z Baltimore, a Richardu Hallovi z New Yorku. Před koncem roku 1885 vyzkoušeli a prokázali, že je možné vytvořit blokádu nervového plexu, a veřejně demonstrovali účinnost této metody. Pokusy na sobě samém měly za následek Halstedovu závislost na kokainu.
Centrální nervová blokáda byla zavedena ve stejnou dobu. Nikdy již nebude přesně známo, zda newyorský neurolog Leonard Corning (1855–1923) v roce 1886 poprvé provedl epidurální, nebo subarachnoidální blokádu. Není ale pochyb, že aplikoval kokain do intervertebrálního prostoru u psa. Později použil tuto techniku jako terapeutickou proceduru u pacienta s neuralgií míšního původu a dále u muže, který trpěl nemocí z dekomprese způsobenou prací při výstavbě tunelu pod řekou Hudson, a vytvořil u postiženého blokádu dolní poloviny těla. Ačkoli Corning navrhoval využití regionální anestezie v chirurgii, další výzkumy ke zdokonalení této metody se zpočátku neprováděly. Až v roce 1891 H. I. Quincke (1842–1922) z Kielu demonstroval lumbální punkci jako praktickou metodu vhodnou pro chirurgickou medicínu. Quincke podává mimochodem zprávu o diagnostickém a terapeutickém využití lumbální punkce s drenáží mozkomíšního moku u pacientů s hydrocefalem. Ve stejném německém lékařském centru, v Kielu, August Bier (1861–1949) v roce 1898 poprvé předvedl spinální blokádu přímo pro chirurgický výkon. Přestože operační výkon byl úspěšný, pacient v pooperačním období trpěl úpornými bolestmi hlavy a zvracením. (Obtíže nesporně souvisely s masivním únikem mozkomíšního moku z místa vpichu a dále se skutečností, že pro rozpuštění krystalů kokainu byla použita nesterilní voda z vodovodu.) Existují zprávy o tom, že Bier se svým asistentem dr. Hildebrandtem provedli míšní znecitlivění jeden na druhém a šli potom spokojeně na večeři, kde mimo jiné požili víno a kouřili doutníky. Bier po těchto pionýrských pokusech barvitě a přitom věrohodně popisuje pocity a klinické příznaky postpunkční cefaley, kvůli kterým byl devět dní upoután na lůžko. Klinická symptomatologie postpunkční cefaley popsaná Bierem je platná dodnes. Bier dokonce předvídal, že postpunkční cefalea vzniká ve spojitosti s únikem mozkomíšního moku a ne s podáním lokálního anestetika, přesto opustil techniku subarachnoidálního přístupu ještě dříve, než s ní získal hlubší zkušenosti (16).
Spinální anestezii při operačním vaginálním porodu poprvé popsal v roce 1900 A. Kreis v Německu. Do roku 1901 rozšířil Tuffier použití míšní anestezie při abdominálních operacích. Přes složité začátky s aplikací míšní anestezie v Evropě se rychle rozšířilo její používání v USA. Zde se spinální anestezie stala populární pro použití v porodnictví hlavně prostřednictvím Pitkina, jenž v roce 1928 zavedl hyperbarickou techniku. Technika “saddle block” při klešťovém porodu byla rozvinuta Adrianim a Parmleyem v roce 1946.
Většina technik regionální anestezie byla popsána na začátku 20. století, i když nebyly třeba široce používány. V roce 1906 Sellheim zavedl paravertebrální a interkostální blokádu, o dva roky později Bier využil málo toxický prokain a zdokonalil techniku intravenózní regionální anestezie. Dalším důležitým vylepšením metody bylo využití efektu gravitace pro intratekálně podaný roztok. Tento princip v roce 1907 popsal londýnský chirurg Barker. Pudendální blokádu první popsal Müller v roce 1908. Paracervikální blokádu podal poprvé u porodu Gellert okolo roku 1922 a své zkušenosti publikoval v roce 1926.
I epidurální anestezie a analgezie je produktem objevů ze začátku 20. století. Nejprve neurolog Jean-Athanese Sicard (1872–1929) a urolog Fernand Cathelin (1873–1945), pracující nezávisle na sobě v Paříži, předvedli kaudální anestezii a Cathelin předvídal použití kaudální analgezie při bolestivých porodech. V roce 1909 von Stoeckel z Marburgu ohlásil 134 kaudálních blokád v porodnictví, ale s poněkud neuspokojivou a krátkodobou analgezií, přisuzovanou tehdy problému omezeného účinku dostupných anestetik (obr. 15).
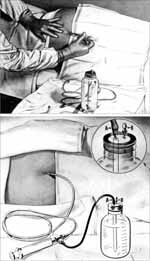
Obr. 15: Podání kontinuální kaudální analgezie u porodu
Lumbální epidurální blokádu poprvé předvedl Fidel Miravé Pages ve Španělsku v roce 1921 a tuto techniku posléze rozvinul A. M. Dogliotti z Turína v roce 1930. Eugen Bogdan Aburel z Rumunska se snažil již v roce 1931 pomocí vzlínání roztoku lokálního anestetika po hedvábné niti dosáhnout kontinuální blokády lumbálních nervových plexů.
Mnoho pozdějších pokroků v technice regionální analgezie a anestezie může být nazýváno spíše vylepšenými či znovuobjevenými technikami, které byly popsány již mnohem dříve, což nepopírá význam pozdějších autorů, neboť přispěli k inovaci a popularizování regionálních přístupů (obr. 16).
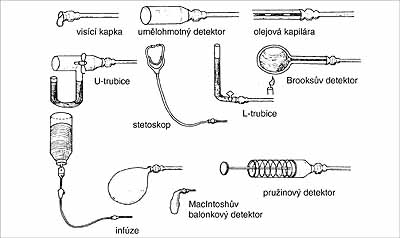
Obr. 16: Vývoj způsobů/pomůcek pro diagnostiku epidurálního prostoru
Jedno důležité technické zlepšení zasluhující zmínku je zavedení kontinuálních metod v lokální anestezii; směr Aburelových úvah byl logický, ale ne zcela účinný. Kontinuální spinální anestezie byla poprvé popsána Lemmonem v USA v roce 1940. Nechal spinální jehlu in situ tak, že po přeložení pacienta na záda byla vyvedena mezerou v operačním stole. Následně byla na jehlu nasazena dlouhá gumová trubice, kterou opakovaně přidával prokain. V roce 1944 Edward Boyce Tuohy (1908–1959) popsal svoji jehlu pro punkci a zavedení katétru do subarachnoidálního prostoru. Tuohy habilitoval v roce 1936 na Mayo Clinic (předmětem jeho habilitační práce bylo studium fyziologie chování epinefrinu) a v roce 1957 se stal prezidentem Americké společnosti anesteziologů. Tuohyho technický objev byl z anedlouho využit R. A. Hingsonem a W. B. Edwardsem z USA a Curbellem z Kuby pro kontinuální lumbální epidurální analgezii i v porodnictví.
V letech 1950–1955 zaznamenala neuroaxiální anestezie prudký pokles popularity, obzvláště spinální anestezie. Mnohé pokroky v onu dobu zaznamenala naopak anestezie celková. Vznikla domněnka, že regionální techniky jsou nepotřebné. Důležitým aspektem byl strach z těžkých neurologických následků. V New Yorku byla v roce 1950 publikována zpráva nazvaná “Těžká míšní paralýza způsobená regionální anestezií”. Ve Velké Británii popsal podobné případy vzdělaný a uznávaný neurolog Foster Kennedy. Následovaly bohatě mediálně zpracované případy trvalých poškození řady pacientů a užití regionální anestezie bylo téměř opuštěno. Naštěstí ne úplně. Mnozí anesteziologové, jako MacIntosh, Gillies, Massey, Dawkins, Lee a jiní, byli připraveni obhajovat a vyučovat regionální techniky.
Teprve během času bylo prokázáno, že komplikace regionální analgezie a anestezie často nepadaly na vrub metodiky. Prokázanou příčinou komplikací ve Velké Británii byla například chybná manipulace s lokálními anestetiky: neurologická poškození způsobovala příměs antiseptika fenolu, který se přimíchal při manipulaci s ampulemi do roztoku lokálního anestetika (11, 15, 16).
V historickém přehledu vývoje porodnické analgezie a anestezie je třeba připomenout ještě další klíčové objevy:
- supinní hypotenzivní syndrom (poprvé popsán R. Hansenem v roce 1942 a později F. J. Holmesem v roce 1958),
- syndrom po aspiraci kyselého žaludečního obsahu (popsal C. L. Mendelson v roce 1946),
- amniocentéza (poprvé byla provedena začátkem 30. let),
- fetoskopie (poprvé ji provedl Scrimgeour v roce 1973).
Asfyxii novorozence se snažili řešit již staří porodníci. J. Snow používal k resuscitaci novorozence chladnou vodu a již v roce 1849 prováděl intermitentní přetlakovou ventilaci vzduchem. V roce 1856 vydává Marshall Hall dílo “The asphyxia of the stillborn infant and its treatment”. J. E. Ahlfelt (1843–1929) popisuje v roce 1888 mechanismus intrauterinního dýchání plodu. V roce 1953 zveřejňuje Virginia Apgar (1909–1975) v New Yorku svůj skórovací systém pro hodnocení postnatálních funkcí novorozence.
V roce 1964 zavedl D. D. Moir na svém pracovišti ve Velké Británii 24hodinovou službu v podávání epidurální analgezie u porodu. V 60. a 70. letech vzniká ve zdravotnicky rozvinutých zemích vysoký počet center s možností podání epidurální analgezie v porodnictví. Tento fakt byl spojen se zvýšeným počtem lékařů, kteří se již specializovali na porodnickou anestezii a analgezii (2).
Literatura
1. BENDL, J., ŠUSTOVÁ, V., VIDO, I., NOVOTNÁ, J., SOUKUP, K., VINŠOVÁ, N., TRNKA, V. První zkušenosti s paracervikálním blokem za porodu preparátem Marcain. Čs. Gynek., 37, 1972, s. 81–84.
2. BROWNRIDGE, P. Pain Relief and Anaesthesia in Childbirth. London : Ashwood House Medical, 1994.
3. BUDÍNSKÝ, J., DOLEŽAL, A., KAZDA, J., KRÁL, J. Možnosti farmakologického ovlivnění za porodu. Čs. Gynek., 27, 1962, s. 372–375.
4. BUDÍNSKÝ, J., STIKSA, E., SKŘIVAN, J., FABIÁNOVÁ, J., SRP, B. Neuroplegická porodní analgesie. Čs. Gynek., 27, 1962, s. 387–390.
5. ČECH, E., SUK, K., BŘEŠŤÁK, M. Vliv neuroplegické analgesie na frekvenci a průběh déletrvajících porodů. Čs. Gynek., 27, 1962, s. 397–400.
6. HINGSON, RA., EDWARDS, WB. Curr. Res.
Anesth. Analg., 28, 1949.
7. JEDLIČKA, R. O subarachnoideálních injekcích a spinální chirurgické analgesii. (Studie experimentální a klinická). Praha : Bursík a Kohout, 1900.
8. KLAUS, R. K otázce lumbální anesthesie při císařském řezu. Rozhl. Chir. Gyn., 13, 1934, s. 97.
9. KŘÍŽ, J. Epidurální nervový blok v porodnictví. Scripta medica, 3, 1953, s. 93–104.
10. KŘÍŽEK, Č. Základové porodnictví pro lékaře. Praha, 1876.
11. MOIR, DD., THORBURN, J. Obstetric Anaesthesia and Analgesia. London : Bailliere Tindall, 1989.
12. NEUMARK, J. Die kontinuirliche lumbale Epiduralanaesthesie. Anaesth. Intens. Care Med., 126, 1980.
13. PIUS XII. L’accouchement sans douleur. Observatore Romano 7 lunedi-martedi, Gennaio, 1956.
14. PROS, J. Výbor z díla L. Chertoka – Psychosomatické metody bezbolestného porodu. Praha : Státní zdravotnické nakladatelství, 1966.
15. REYNOLDS, F. Anaesthesia, 46, 1993, p. 339–340.
16. RUSHMAN, GB., DAVIES, NJ., ATKINSON, RS. A short history of Anaesthesia. The first 150 years. London : Butterworth-Heinemann, 1996.
17. WILDSMITH, JAW., ARMITAGE, EN. Principles and Practice of Regional Anaesthesia. London : Churchill Livingstone, 1987.
