Narození dítěte se závažnou vrozenou vývojovou vadou patří mezi nejzávažnější rodinné tragédie. Tato událost nejednou vede i k rozvratu celé rodiny. Rizikové faktory vzniku postižených dětí nenápadně stále zvyšuje znečištěné životní prostředí, trend k rodičovství v pozdějším věku ap.
V České republice se asi u tří až pěti procent dětí vyskytne závažná vrozená vývojová vada. Cílem prenatální diagnostiky je najít těhotné, jejichž plody mají vrozenou vývojovou vadu, zejména takovou, která je neslučitelná se životem. Pokud se vadu podaří diagnostikovat, pak se ženě navrhnou možnosti řešení problému.
Prenatální diagnostika
Většina dětí se narodí zdravá, ale asi jedno dítě ze sta se rodí s vážným duševním nebo fyzickým postižením. K nejčastějším patří Downův syndrom, pro který je charakteristický nadpočetný chromosom 21 (trisomie 21). Čím je rodička starší, tím je riziko trisomie 21 vyšší, jak uvádí tabulka.
Riziko Downova syndromu
|
Věk matky |
20 |
25 |
30 |
32 |
34 |
35 |
36 |
38 |
40 |
42 |
44 |
| ve 12. týdnu | 1:1070 | 1:950 | 1:630 | 1:460 | 1:310 | 1:250 | 1:200 | 1:120 | 1:70 | 1:40 | 1:20 |
| za porodu | 1:1530 | 1:1350 | 1:900 | 1:660 | 1:450 | 1:360 | 1:280 | 1:170 | 1:100 | 1:55 | 1:3 |
Vyhledávání Downova syndromu a možnosti vyšetření
Jediný zcela spolehlivý způsob diagnostiky nebo vyloučení Downova syndromu u plodu je pomocí amniocentézy (odběru vzorku plodové vody) nebo biopsie choria (odběr vzorku placenty). Biopsie choria se provádí mezi 11. až 14. týdnem těhotenství a spočívá v odběru mikroskopického vzorku placentární tkáně. Odběr vzorku plodové vody se provádí po 15. týdnu těhotenství. V obou případech se získá materiál stejného genetického složení, jako má plod. Výsledkem vyšetření je detailní posouzení chromosomů plodu. Nevýhodou těchto diagnostických vyšetření je poměrně velká psychická zátěž těhotné a ekonomická náročnost. Rizika spojená s těmito odběry nepřesahují podstatnou měrou základní obecná rizika gravidity. O provedení invazivní prenatální diagnostiky rozhoduje vždy těhotná žena. Jako vodítko pro toto rozhodnutí nejčastěji slouží přesné stanovení rizika výskytu tohoto problému u plodu.
Toto riziko počítáme poměrně přesně podle těchto údajů:
- věk matky,
- ultrazvukový nález mezi 11. až 13.+ 6 dní týdnem těhotenství (vyšetření šíjového projasnění, tepové frekvence, stáří gravidity, případně dalších parametrů),
- výsledek stanovení určitých těhotenských hormonů z mateřské krve (biochemické vyšetření krve matky).
Ultrazvukové vyšetření šíjového projasnění
Mezi 11. až 13.+6 dní týdnem těhotenství provádíme ultrazvukové měření tzv. šíjového projasnění (nuchal translucency – NT). Šíjové projasnění je tekutina v kůži zátylku plodu, která je přechodně přítomna u všech plodů. U plodů s Downovým syndromem je však šířka tohoto projasnění významně větší.
Co dalšího lze ultrazvukem vyšetřit?
Ultrazvukovým vyšetřením v 11. až 13.+6 dní týdnu těhotenství lze také:
- potvrdit, resp. upřesnit stáří těhotenství,
- posoudit normální vývoj plodu (odborně sonomorfologie či sonoanatomie plodu),
- diagnostikovat spolehlivě vícečetná těhotenství,
- v tomto období umíme nalézt více než 3/4 ze všech zjistitelných vývojových problémů plodu,
- vypočítat riziko výskytu závažných komplikací v průběhu těhotenství (předčasného porodu, nárůstu krevního tlaku matky (preeklampsie), neprospívání plodu (tzv. růstové restrikce).
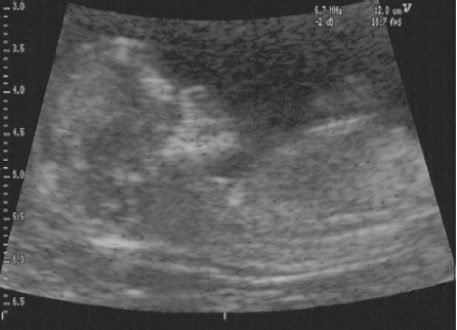
Ultrazvukový snímek šíjového projasnění
Biochemické vyšetření z krve matky
Hladiny dvou hormonů (volného ß-hCG a PAPP-A) se stanovují z krve získané
odběrem ze žíly těhotné ženy. U těhotenství s Downovým syndromem častěji nacházíme zvýšené hladiny volného ß-hCG a snížené hladiny PAPP-A.
Kombinovaný test v I. trimestru
→ pomocí věku těhotné ženy nalezneme asi jen 30 % plodů s Downovým syndromem,
→ měřením šíjového projasnění (NT) nalezneme asi 80 % dětí s Downovým syndromem,
→ stanovením hladiny volného ß-hCG a PAPP-A nalezneme 60 % dětí s Dow novým syndromem,
→ kombinace uvedených metod je nej efektivnější a umožní nalézt asi 90 % všech děti s Downovým syndromem.
Tento kombinovaný statistický výpočet určuje poměrně přesné riziko výskytu základních, nejčastěji se vyskytujících odchylek v počtu chromozomů plodu, zejména pak Downova syndomu. Vypočtená výše rizika je jedním z vodítek, podle kterého se těhotná může rozhodnout, zda podstoupí tzv. invazivní vyšetření chromozomů svého plodu (biopsii choria či amniocentézu). Toto rozhodnutí je zcela v kompetenci těhotné. Při určité výši rizika obvykle navrhujeme těhotné zvážit, zda by nechtěla o invazivním vyšetření uvažovat. Většinou jde o riziko větší, než 1/100 (tj. například 1/40, 1/5 ale také třeba 1/99). Výše tohoto hraničního rizika přitom vychází ze statistických modelů a neznamená, že riziko 1/101 je riziko »nízké« a riziko 1/99 je riziko »vysoké«.
Statistická modelace vychází z faktu, že ve skupině těhotných, které mají tímto testem vyčíslené riziko vyšší než 1/100, se vyskytuje více než 90 % plodů se sledovanou chromozomální chybou. Takto vysoké riziko přitom vychází necelým 4 % screenovaných těhotných.
Na druhou stranu i v této skupině je většina plodů v pořádku.
Neinvazivní prenatální test (a non invasive prenatal test, niPT)
V současné době jsou k dispozici testy, které umí stanovit rizika výskytu nejčastějších chromozomálních vad ze žilní krve těhotné ženy, podle vyšetření úlomků tak zvané volné, nebuněčné DNA plodu (fetální free cell DNA). Těchto fragmentů je v mateřské krvi velmi malé množství, obvykle kolem 5–7 %.
Výhodou tohoto testu je jeho přesnost, zejména malá falešná pozitivita (pravděpodobně kolem 1 % – srovnej s 4 % kombinovaného testu). Tento test také vypočítá pravděpodobné pohlaví plodu.
I tato metoda má však své limitace. Je známa jak falešná pozitivita (test ukázal na možnost problému, který však ve skutečnosti nebyl prokázán), tak falešná negativita (test dopadl dobře, avšak plod měl sledovaný problém). Nejde tedy v žádném případě o metodu diagnostickou. NIPT neumí zastoupit invazivní prenatální diagnostiku.
Další nevýhodou tohoto testu je absence ultrazvukového vyšetření plodu. Neumí také, alespoň v současné době, upozornit na další potenciální problémy, jako jsou třeba rizika předčasného porodu, preeklampsie, růstové retardace plodu atd.
O zařazení a významu tohoto typu testu v současné podobě prenatální péče se široce diskutuje.
Při dobré znalosti limitací a přínosů tohoto typu vyšetření však jde nesporně o kvalitní zdroj informací, které mohou těhotné významně pomoci v klidném a radostném prožití její gravidity.
Ultrazvukové vyšetření mezi 20. až 24. týdnem těhotenství
Ultrazvukové vyšetření mezi 20. až 24. týdnem umožňuje spolehlivé posouzení vývoje a růstu plodu a vyloučení velkého množství vývojových vad plodu. Součástí ultrazvukového vyšetření v tomto období je také podrobné zobrazení srdce plodu.
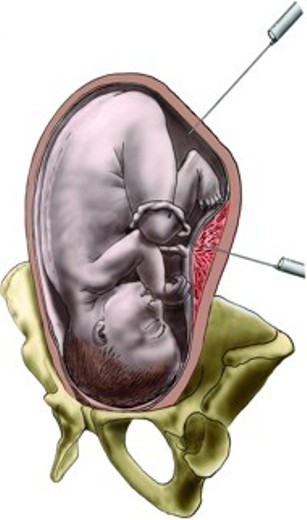
Rozdíl mezi amniocentézou a kordocentézou
Amniocentéza: odběr plodové vody
Kordocentéza: odběr z pupečníkové krve
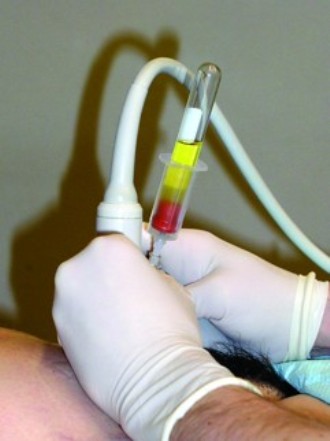
Odběr plodové vody pod kontrolou ultrazvukovým přístrojem
Autor: prof. MUDr. A. Pařízek, CSc.prof. MUDr. Tomáš Honzík, Ph.D.
Kniha o těhotenství, porodu a dítěti, Galén, Praha 2015
